心臓弁膜症とは
心臓は収縮と拡張を繰り返して、全身の血液を循環させている臓器です。効率よく循環させるために、心臓内には「弁」という血液を一方向に流し、逆流させない構造があり、「僧帽弁」、「大動脈弁」、「三尖弁」、「肺動脈弁」の4種類になります。「心臓弁膜症」はこれらの弁がうまく働かない病気で、弁の開きが悪く血液が流れにくい「狭窄症」と弁の閉じが悪く逆流してしまう「閉鎖不全症」の2つに分けられます。
弁の種類と、おこっていることを組み合わせて「大動脈弁狭窄症」や「僧帽弁閉鎖不全症」といった病名で呼ばれます。また特殊な病態として細菌や真菌等による感染のため弁が破壊されてしまう「感染性心内膜炎」も広い意味での心臓弁膜症に含まれます。
どのような症状がおこるのか
いずれの弁膜症も進行すると「心不全」と呼ばれる病気の状態になります。しかし最初の頃は「疲れやすい」、「休む回数が増えた」など、体力が落ちた、年を取ったせいだと勘違いされる症状のことも多いです。さらに進行すると、息切れやむくみといった症状が出てきます。 それに加えて、弁膜症の種類ごとに特徴的な症状が出てくる場合があります。 大動脈弁狭窄症では胸痛、胸部圧迫感(胸が押さえつけられているような苦しい感じ)や意識消失、めまいが起きることがあります。 また、僧帽弁狭窄症や僧帽弁閉鎖不全症では心房細動のような不整脈を合併することで、動悸を感じる患者さんがいらっしゃいます。
心臓弁膜症の原因
以前はリウマチ熱(溶連菌という細菌による感染症の合併症)にかかった患者さんが、数年から数十年後に心臓弁膜症を発症する「リウマチ性」が最も多く、僧帽弁狭窄症が代表疾患でした。
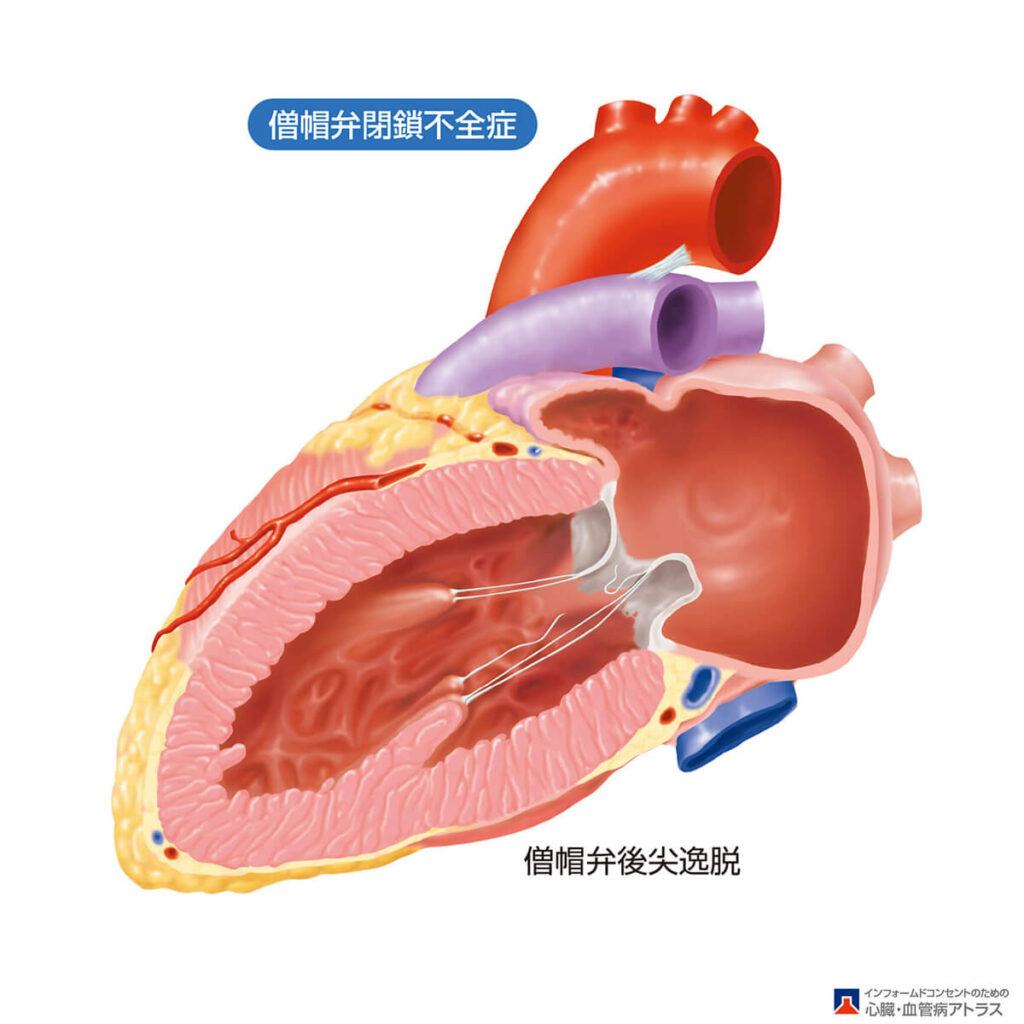
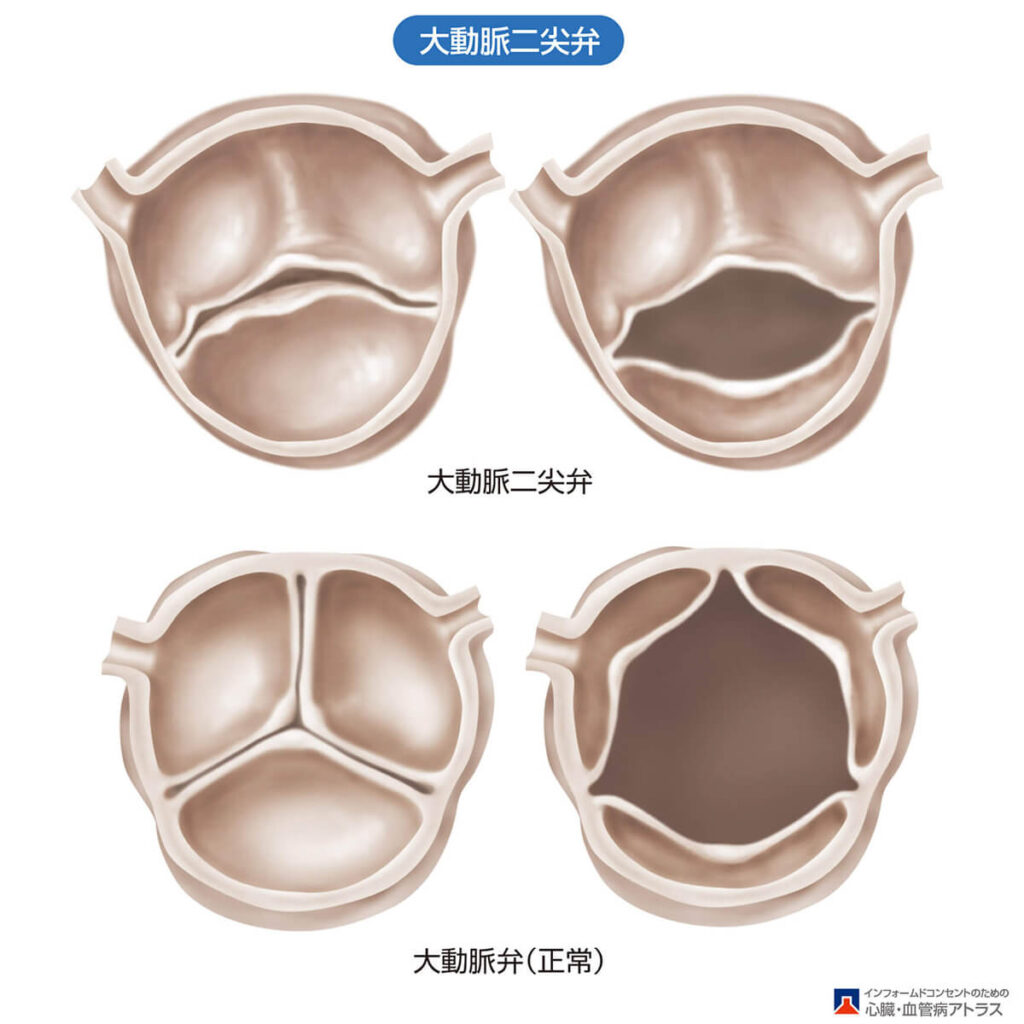
近年は加齢、高血圧や喫煙による「動脈硬化」が原因となった大動脈弁狭窄症や、弁が「変性」をきたしたり、弁を支える腱索が切れて弁が「逸脱」してしまうことによって起こる僧帽弁閉鎖不全症が増えています。また「大動脈弁二尖弁」に代表される先天的な弁の奇形や、先に紹介した「感染性心内膜炎」も心臓弁膜症の原因となります。
心臓弁膜症の治療
軽度の心臓弁膜症では症状を生じることは少なく、経過観察が可能ですが、症状が出現して重症化してきた場合は、いたずらに薬物治療を長引かせるよりは、心臓の機能が低下する前に早めに手術治療を受けることが勧められます。
手術治療は弁機能の回復を目的としており、上手く働かなくなった弁を人工弁に換える「弁置換術」と修復する「弁形成術」が代表的な術式になります。手術の際は、胸骨正中切開という胸の真ん中を切開する方法で開胸し、人工心肺を装着して心臓を止めている間に、弁置換術や弁形成術を行うのが一般的です。
当院の強み
当院では心臓弁膜症に対する「低侵襲治療」(患者さんの身体に負担の少ない手術)に力を入れています。一口に低侵襲治療といっても様々な手段があります。当院で行っている「低侵襲心臓手術(MICS)」は、胸骨正中切開をせずに、右胸の肋骨の間から小さなきずで手術を行う方法です。当院心臓血管外科のチームは10年以上前からこの方法を取り入れています。また人工心肺を使用することさえリスクがあると考えられる大動脈弁狭窄症の患者さんには、「経カテーテル大動脈弁置換術(TAVI)」という治療方法もあります。
また手術そのものの侵襲だけでなく、手術を受けた後の長期に渡る生活の質(QOL)にもこだわった治療を行っています。例えば、現在使用される人工弁は「機械弁」と「生体弁」に分けられますが、血液を固まりにくくする薬剤を飲み続けなければならなかったり、人工弁の機能低下から再手術が必要になったりする欠点があります。

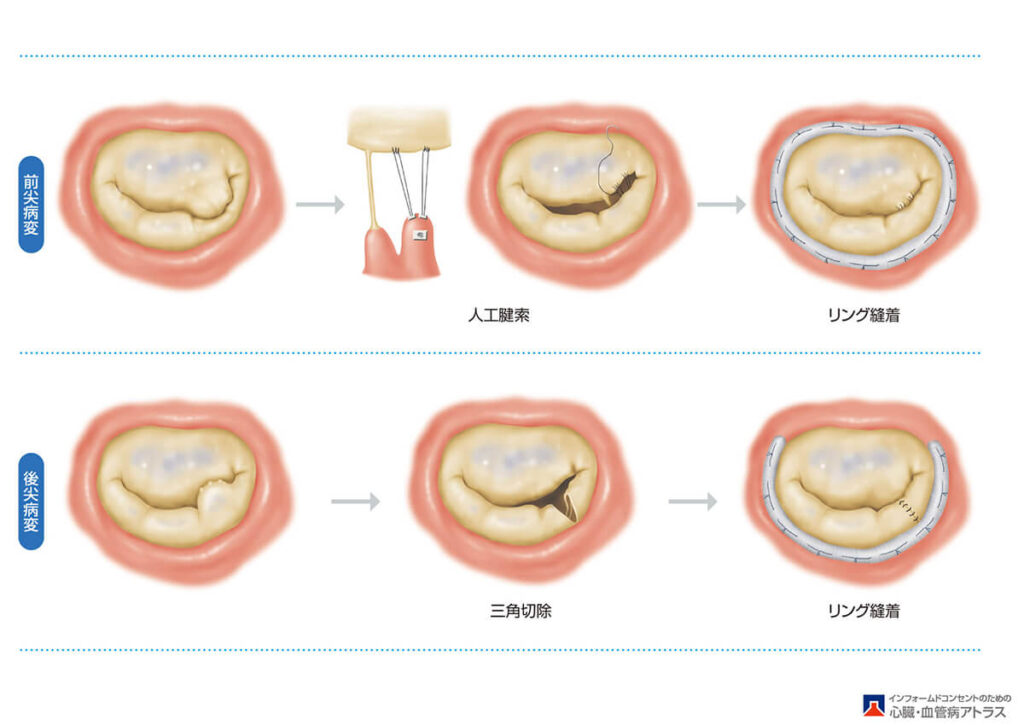
それを避けるために、当院では、なるべく患者さんご本人の弁を残して修復する弁形成術を行っています。また自分の弁を残せない大動脈弁の手術では、人工弁を使用せず、患者さんの心臓の周りを包んでいる「心膜」を加工して、大動脈弁として作り直す「大動脈弁尖再建術」を取り入れています。様々な選択肢を持っているため、それぞれの患者さんの病態はもちろん、仕事や生活も考慮した心臓弁膜症治療を提供できることが当院の強みです。
この記事を書いたのは



